استریل پرسنل
قبل از هر عملی باید
1) حمام نمودن :
تمام کارکنان اتاقهای عمل باید هر روز حمام نموده و لباس های خود را تعویض کنند و ناخنها کوتاه باشد
2) لباس مناسب :
پوشیدن لباس تمیز مخصوص در ابتدای شیفت، حتی الامکان کتانی،تا حدودی چسبیده به بدن تا از انتشار باکتری ها جلوگیری کند
خودداری از پوشیدن لباسهای گشاد چون باعث ازاد شدن باکتری ها در هوا می شود و احتمال تماس با وسایل استریل را زیادتر می کند
3) کلاه پوشیدن :
در تمام مدت حضور در اتاق عمل باید کلاه یا روسری کتانی و یکبار مصرف که تمام موهای سر را بپوشاند استفاده شود
4) کفش :
از مهمترین عوامل انتقال میکروبهاست.
باید کفش ضد جرقه(یا دارای سیم اتصال به زمین) با کف لاستیکی باشد
حین عمل روی ان روکش مخصوص یکبار مصرف، پنبه ای ، انتی استاتیک کشیده شود
5) جواهرات :
هر نوع ان از قبیل دستبند،ساعت مچی ، گردنبند،گوشواره یا انگشتر ممنوع است
ماسک ها :جنس ان باید طوری باشد که ضمن تصفیه هوای تنفسی اطراف دهان و بینی را کاملا بپوشاند
ماسک یک بار مصرفتوانایی فیلتراسیون بیش از 95% رزا دارند
بندهای ان بخوبی بسته شده تا از خروج هوا از اطراف ان جلوگیری کند
بند انرا نباید شل بست که هوا از کنار ان عبور کند و نباید انقدر سفت باشد که هوا بدون فیلتره شدن از ماسک عبور کند
به هیچ عنوانه از گردن اویزان نشود و پس از هر بار استفاده دور انداخته شود
ماسک استفاده شده داخل جیب قرار نگیرد زیرا سبب رشد باکتریها می شود
بهتر است هر 2 ساعت تعویض شود:البته این کار در عملهای طولانی و برای افراد استریل امکانپذیر نیست
هنگام در اوردن از بند های ان گرفته شود
افراد سرماخورده در مدت بیماری از ورود به سایت عمل خودداری کنن ودر صورتی که مقدور نباشد از 2 ماسک استفاده کنند
رعایت تکنیکهای اسپتیک
تمام وسایلی که در محیط استریل استفاده می شود باید استریل باشد
وسایل استریل و غیر استریل جدا و دارای بر چسب باشد
اصول صحیح اسکراب ،پوشیدن گان و دسکش دقیقا رعایت شود
پوست بیمار در محل جراحی پرپ و درپ شود
برای درپ کردن تکنیک کاملا اسپتیک باشد
وسایلی که باید پگ شوند
قبلا در پارچه یا لوله یا بسته الومینیومی .جار یا لوله شیشه ای پیچده شده و پگ می شوند
پارچه ها و کاغذهای پگ باید دو لایه و بدون سوراخ و پارگی باشد
وسایل به روشی پگ شوند که موقع باز کردن انستریل نشوند
فقط سطح داخلی بسته ها استریل است
باید تاریخ پکینگ و نام وسیله روی ان ثبت شود
نویسنده:اقای مجتبی مومنیان







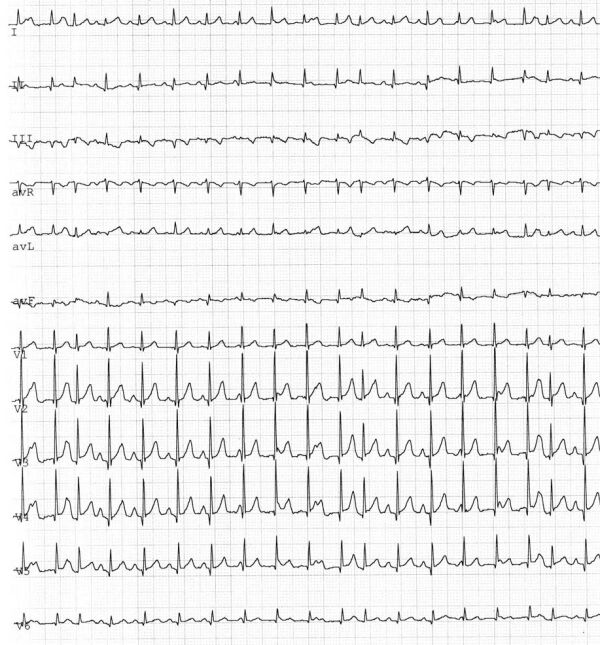










 بلوك نوار قلب كه اگر تعداد موج P زياد شود خطرناكه
بلوك نوار قلب كه اگر تعداد موج P زياد شود خطرناكه  PVCكه نشاندهنده ي موج زود رس در بطن است اگر تعداد زيادشود خطرناكه
PVCكه نشاندهنده ي موج زود رس در بطن است اگر تعداد زيادشود خطرناكه
 PACكه نشاندهنده ي موج زودرس در دهليز است اگر تعداد زياذ
PACكه نشاندهنده ي موج زودرس در دهليز است اگر تعداد زياذ














 خوشبختى لذت مشتركى است كه حاصل يارى بى چشمداشت به ديگران است .
خوشبختى لذت مشتركى است كه حاصل يارى بى چشمداشت به ديگران است .