آموزش تفسیر سریع و آسان الکتروکاردیو گرام
الکتروکاردیوگرام برای تشخیص بسیاری از اختلالات قلبی و غیر قلبی از قبیل ریتمهای غیر طبیعی قلب، گرفتگی رگهای کرونر، سکتههای قلبی، هیپرتروفی عضلات قلب، علل تنگی نفس، اختلالات الکترولیتی، اثرات داروها و ... کاربرد دارد.
مطالب ارائه شده در این وبگاه، مقدمات و نحوهی تفسیر ریتمهای قلبی را به زبانی ساده به شما آموزش میدهند. این مطالب هر چند برای شروع کار مناسب هستند، اما برای حفظ سادگی و اجتناب از آشفتگی، مطالب ناگفتهی زیادی دارند. پس از مطالعهی مطالب برای اطلاعات بیشتر حتماً به سایتهای تخصصی آموزش الکتروکاردیوگرام یا کتابهای تخصصی در این زمینه مراجعه کنید. به یاد داشته باشید کسب مهارت در خواندن الکتروکاردیوگرام، ابتدا نیازمند یادگیری اصولی مبانی و روشها، و سپس دیدن الکتروکاردیوگرامهای متعدد است. قبل از ورود به مبحث ریتمهای قلبی، شما میبایست در مورد الکتروفیزیولوژی قلب و اصول تفسیر نوار قلب مقداری اطلاعات داشته باشید.
ریتمهای بطنی
تا کنون در مورد ریتمهای فوق بطنی بحث شد. ریتمهایی که از بطنها منشاء میگیرند در مقایسه با ریتمهای فوق بطنی به مراتب خطرناکتر هستند و مداخلات قاطعانهای را نیاز دارند. خوشبختانه با وجود خطرناکتر بودن این ریتمها، تشخیص آنها در اکثر موارد سادهتر از ریتمهای فوق بطنی است.
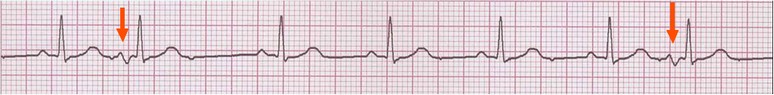
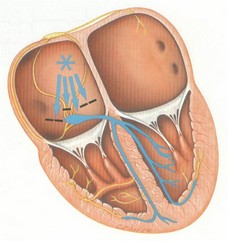
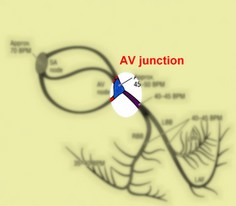
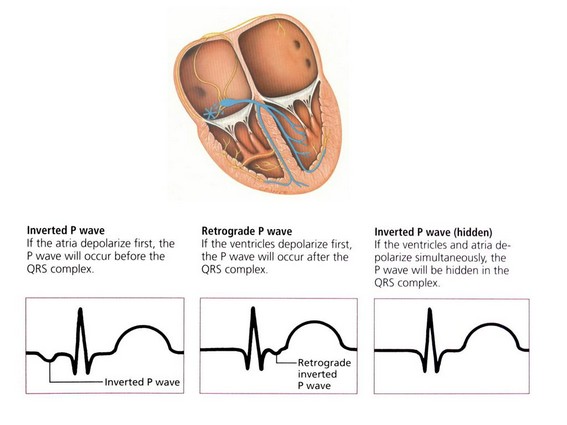
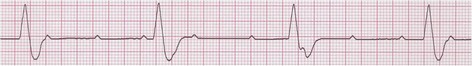
همانطور که گفته شد، سلولهای بطنی توانایی تولید ایمپالسهای الکتریکی را با سرعت ذاتی حدود 40-20 ضربان در دقیقه دارا هستند. شکل امواجی که از بطنها منشاء میگیرند، با امواج QRS طبیعی تفاوتهای چشمگیری دارند: ایمپالسهای شکل گرفته در بطنها جون سلولهای بطنی را از مسیر غیر طبیعی و سلول به سلول دپولاریزه میکنند، کمپلکس QRS شکل پهن و غیر طبیعی پیدا میکند. چون دهلیزها از پایین به بالا دپولاریزه میشوند، امواج P –در صورت دیده شدن- وارونه و بعد از امواج QRS دیده میشود (retrograde P wave). این تفاوتها را در شکل زیر میبینید:
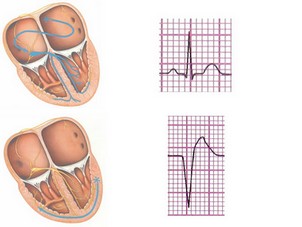
در این بخش، 6 ریتم زیر معرفی میشوند:
1- ضربان زودرس بطنی
2- ریتم بطنی
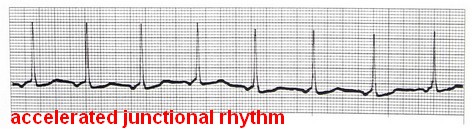
3- ریتم تسریع شده بطنی
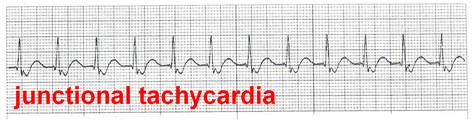
4- تاکیکاردی بطنی
5- تورسادِس دی پوینت
6- فیبریلاسیون بطنی
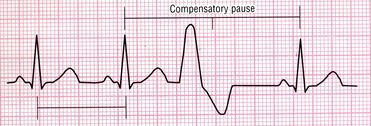
1- ضربان زودرس بطنی (Premature Ventricular Complex/ PVC/ Ventricular Extrasystole)
در این بینظمی یک کانون نابجا در بطنها قبل از اینکه گره سینوسی فرصت صدور ایمپالس بعدی را پیدا کند، یک ایمپالس صادر میکند که سبب دپولاریزه شدن کل ماهیچه قلب میشود.
خصوصیات الکتروکاردیوگرام
|
سرعت |
سرعت زمینهای قلب |
|
نظم |
گاهی نامنظم (ضربان زودرس) |
|
امواج P |
در ضربان زودرس یا وجود ندارد و یا بعد از QRS و وارونه |
|
فاصله PR |
غیر قابل اندازهگیری |
|
عرض QRS |
پهن و غیر طبیعی، موج T اغلب جهتی وارونه با QRS دارد |
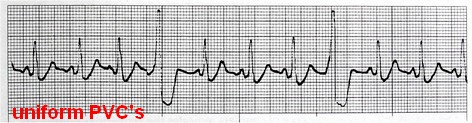
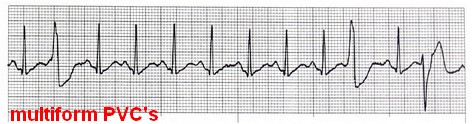
انواع خاص PVC
multiform PVC: گاهی در یک نوار ریتم، PVCهایی با اشکال متفاوت دیده میشود.
Interpolated PVC: اگر بعد از PVC مکث جبرانی دیده نشود، PVC را به این نام میخوانند.
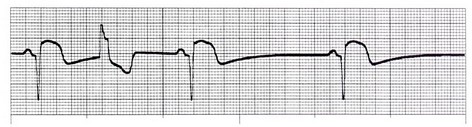
R on T PVC: اگر PVC دقیقاً بر روی موج T کمپلکس قبل زده شود، به این نام نامیده میشود. این پدیده خطرناک بوده و میتواند سبب تبدیل این بینظمی به ریتمهای خطرناکتر بطنی گردد.
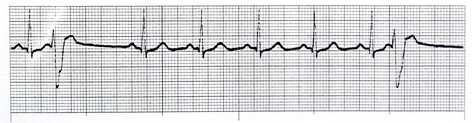
Couplet PVC: اگر دو PVC پشت سر هم زده شود این نامگذاری انجام میشود.
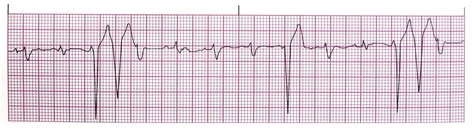
Bigeminal PVC: اگر به ازای هر ضربان طبیعی یک PVC دیده شود.
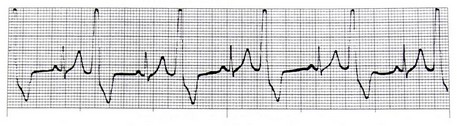
Trigeminal PVC: اگر به ازای هر دو ضربان طبیعی، یک غیر طبیعی دیده شود.
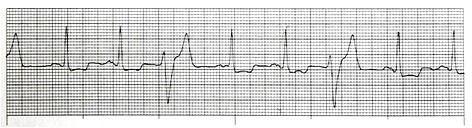
درمان
PVC یک بینظمی شایع میباشد. امروزه درمان دارویی به صورت روتین برای درمان PVC توصیه نمیشود. همانند سایر آریتمیها قدم اول شناسایی و حذف عوامل ایجاد کننده میباشد. در صورت زیاد بودن تعداد PVCها و یا ایجاد علایم بالینی، از بتابلاکرها یا داروهای ضد آریتمی مثل آمیودارون یا لیدوکایین استفاده میشود.
2- ریتم ایدیوونتریکولار (Idioventricular Rhythm)
در صورت بروز اشکال در کانونهای ضربان سازی بالاتر، بطنها به عنوان آخرین سطح پشتیبانی شروع به ضربان سازی با سرعت ذاتی 40-20 بار در دقیقه میکنند.
خصوصیات الکتروکاردیوگرام
|
سرعت |
40-20 بار در دقیقه |
|
نظم |
منظم |
|
امواج P |
وجود ندارد و یا بعد از QRS و وارونه دیده میشود. |
|
فاصله PR |
غیر قابل اندازهگیری |
|
عرض QRS |
پهن و غیر طبیعی، موج T اغلب جهتی وارونه با QRS دارد |
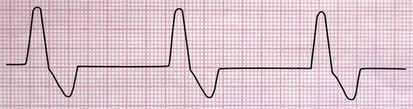
اگر ریتم بطنی با سرعت بین 100-40 ضربان در دقیقه مشاهده شود، ریتم را ریتم تسریع شدهی بطنی (accelerated idioventricular) میگویند.
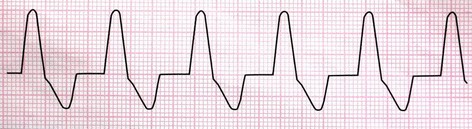
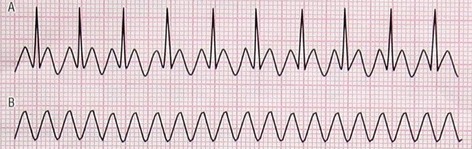
اگر ریتم بطنی با سرعت بین 250-100 بار در دقیقه دیده شود، ریتم مورد نظر را تاکیکاردی بطنی (Ventricular Tachycardia/ VT) مینامند.
سه یا بیشتر از سه PVC پشت سر هم را نیز یک run of VT مینامند.
اگر VT کمتر از 30 ثانیه طول بکشد، آن را nonsustained VT و اگر بیشتر از 30 ثانیه طول بکشد sustained VT مینامند.
درمان
IVR و AIVR: همانطور که گفته شد این ریتم آخرین راه نجات قلب از آسیستول میباشد، به همین خاطر برای درمان این ریتم از داروهای ضدآریتمی استفاده نمیشود. در عوض از آتروپین برای بالاتر بردن سرعت ضربان قلب و در مواردی نیز از پیسمیکر استفاده میشود.
VT: این ریتم ریتم خطرناکی است که سریعاً باعث افت برون ده قلبی و کلاپس عروقی خواهد شد و نیازمند اقدامات فوری است. اگر بیمار از نظر همودینامیکی اختلالی نداشته و هوشیار باشد، از درمانهای دارویی ضدآریتمی مثل آمیودارون و لیدوکایین استفاده میشود. اگر پالسهای محیطی بیمار هنوز قابل لمس باشند، اما بیمار از نظر همودینامیکی دچار اختلال شده باشد، از شوک الکتریکی سینکورونیزه استفاده میشود. در نهایت اگر نبض بیمار قابل لمس نباشد، سریعاً از شوک الکتریکی به شکل غیر سینکورونیزه (asynchronized DC shock/ defibrillation) استفاده خواهد شد.
5- تورسادس دی پوینت (Torsades de Point)
این لغت، واژهای فرانسوی و به معنای گردش دور یک نقطه میباشد. این ریتم نوعی ریتم گذرا و خطرناک است که سریعاً به فیبریلاسیون بطنی تبدیل میشود. شکل این ریتم خاص و با یک نگاه قابل تشخیص است.
خصوصیات الکتروکاردیوگرام
|
سرعت |
300-150 بار در دقیقه |
|
نظم |
منظم یا نامنظم |
|
امواج P |
وجود ندارند |
|
فاصله PR |
غیر قابل اندازهگیری |
|
عرض QRS |
پهن و غیر طبیعی، طول امواج به تدریج تغییر میکند |
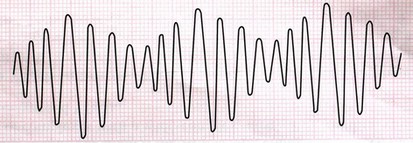
درمان
� اصلاح اختلالات الکترولیتی
� قطع مصرف داروهای طولانی کننده فاصله QT
� داروهایی مثل فنیتوئین، لیدوکائین و منیزیوم
� شوک الکتریکی
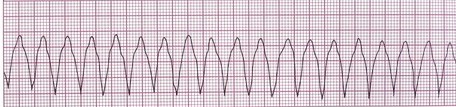
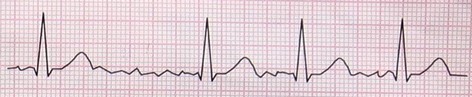
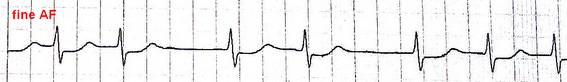
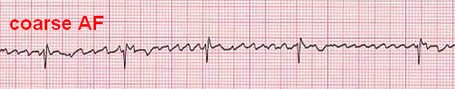
6- فیبریلاسیون بطنی (Ventricular Fibrillation)
در این ریتم سلولهای بطنی یک سری ارتعاشاتی را از خود نشان میدهند که هیچکدام منجر به یک انقباض کامل در عضله قلب نمیشود. در نتیجه روی ECG هیچکدام از اجزای الکتروکاردیوگرام دیده نمیشود و در عوض امواج سازمان نیافتهای مشاهده میگردد.
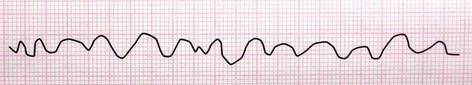
همانند AF دو نوع است: fine و coarse.
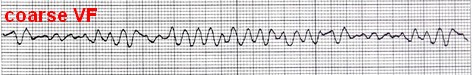
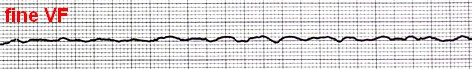
درمان
این ریتم سریعاً باید با DC shock به صورت غیر سینکورونیزه درمان شود. هرگونه تعلل در این کار سبب مرگ بیمار خواهد شد.
مروری بر الکتروفیزیولوژی قلب
جریانات الکتریکی قلب
انقباض تمام ماهیچههای بدن در اثر یک تغییر الکتریکی به نام دپولاریزاسیون (depolarization) ایجاد میشود. اگر الکترودهایی را بر روی سطح پوست بچسبانیم، این جریانات قابل دریافت هستند. قلب نیز یک ماهیچه است؛ پس از این قانون مستثنی نیست. جریانات الکتریکی قلب، به شرط شل بودن سایر ماهیچههای بدن، توسط دستگاه الکتروکاردیوگراف قابل دریافت و ثبت هستند.
سیمکشی قلب
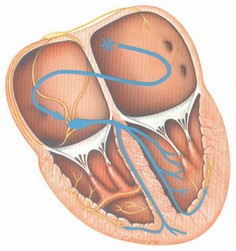
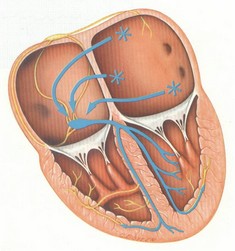
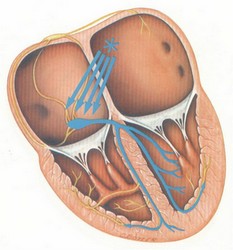
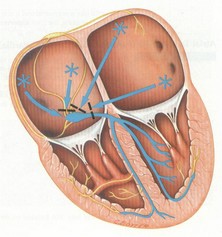
جرقهی هر چرخهی قلبی در نقطهای از دهلیز راست قلب به نام گره سینوسی- دهلیزی (sinoatrial node/ SA node) زده میشود. جریان الکتریکی تولید شده، سبب دپولاریزاسیون سلولهای قلب میگردد، دپولاریزاسیون نیز انقباض سلولها را به دنبال دارد. جریان الکتریکی از طریق مسیرهای هدایتی در نقاط مختلف قلب توزیع میشوند. این مسیرها را در شکل زیر میبینید:
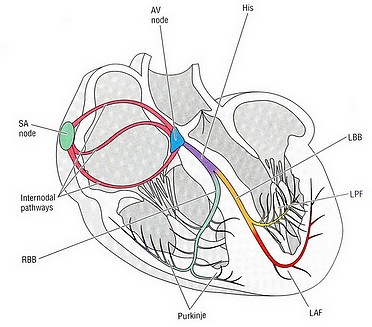
جریان الکتریکی پس از خروج از گره سینوسی- دهلیزی توسط مسیرهای بین گرهای (internodal pathways) در دو دهلیز راست و چپ توزیع میشوند. سپس جریان برای عبور از دهلیزها و رسیدن به مناطق پایینتر (بطنها) میبایست از ساختاری به نام گره دهلیزی- بطنی (atrioventricular node/ AV node) عبور کند. جریان الکتریکی در این نقطه مقداری توقف میکند و سپس وارد شاهراهی به نام شاخه هیس (bundle of His) میشود. در ادامه این شاهراه به دو مسیر به نامهای شاخههای دستهای راست و چپ (right and left bundle branches) تقسیم میشود که جریان را در بطنهای راست و چپ توزیع میکنند. مسیرها، نهایتاً به الیافهای بسیار باریکی به نام الیاف پورکینژ (Purkinje fibers) میرسند که این الیاف امواج الکتریکی ا به سلولهای میوکارد منتقل میکنند.
تولید جریان
هر کدام از این قسمتهای اسم برده شده، علاوه بر توانایی انتقال جریانات الکتریکی ایجاد شده، خود نیز توانایی تولید ایمپالسهای الکتریکی دارند. اما سرعت تولید ضربان در قسمتهای مختلف این سیستم با هم متفاوت است. سرعتهای ذاتی بخشهای مختلف سیستم هدایتی قلب به شرح زیر است:
|
گره سینوسی |
100-60 |
|
سلولهای دهلیزی |
80-60 |
|
پیوندگاه |
60-40 |
|
سلولهای بطنی |
40-20 |
بر اساس یک خصوصیت فیزیولوژیک، هر کدام از این قسمتها که با سرعت بیشتری ضربان تولید کند، سایر کانونها را تحت کنترل خود درآورده و اجازهی فعالیت به سایر مراکز ضربانسازی را نمیدهد. به این خاصیت سرکوب سرعتی (overdrive suppression) گفته میشود. به این ترتیب در حالت عادی گره سینوسی پیسمیکر طبیعی قلب میباشد و در صورت ایجاد اشکال در این گره، به ترتیب سلولهای دهلیزی، سلولهای پیوندگاه و سلولهای بطنی مراکز پشتیبانی بعدی را تشکیل میدهند.
همانطور که در ادامه خواهید دید، گاهی اوقات شروع جرقهی الکتریکی از نقطه یا نقاط دیگری غیر از گره SA اتفاق میافتد. واژه ریتم برای توصیف منطقهی ضربان ساز قلب استفاده میشود. ریتم طبیعی قلب چون از گره سینوسی منشاء میگیرد، ریتم نرمال سینوسی نامیده میشود.
مبانی تفسیر الکتروکاردیوگرام
کاغذ الکتروکاردیوگرام
امواج الکتریکی قلب توسط دستگاه الکتروکاردیوگراف بر روی کاغذ مخصوصی ترسیم میشوند. این کاغذ شطرنجی بوده و از تعدادی مربع ریز و درشت تشکیل شده است. هر ضلع مربعهای ریز، یک میلیمتر طول دارد. هر 5 مربع ریز، با یک خط تیره از هم جدا شدهاند، در نتیجه هر 25 مربع ریز تشکیل یک مربع درشتتر را میدهند. هر ضلع مربعهای بزرگ 5 میلیمتر طول دارد. بر روی کاغذ الکتروکاردیوگرام، محور افقی نشان دهندهی زمان و محور عرضی نشان دهندهی شدت جریان الکتریکی است.
دستگاه الکتروکاردیوگراف به طور استاندارد با سرعت 25 میلیمتر در ثانیه وقایع الکتریکی قلب را ثبت میکند. پس هر مربع یک میلیمتری بر روی محور افقی، معادل 04/0 ثانیه، و هر مربع 5 میلیمتری معادل 2/0 ثانیه میباشد.
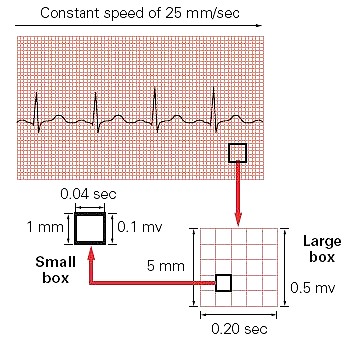
دستگاه الکتروکاردیوگراف به طور استاندارد، به نحوی تنظیم شده است که یک جریان الکتریکی با شدت یک میلیولت موجی به اندازهی 10 میلیمتر بر روی کاغذ الکتروکاردیوگرام ترسیم خواهد کرد. بدین ترتیب هر مربع کوچک بر روی محور عرضی، معادل 1/0 میلیولت و هر مربع بزرگ معادل 5/0 میلیولت میباشد.
اگر هیچ انرژی الکتریکی وجود نداشته باشد دستگاه الکتروکاردیوگرام یک خط صاف را ترسیم میکند، این خط خط ایزوالکتریک نامیده میشود. امواج مثبت به شکل انحراف رو به بالا از خط ایزوالکتریک، و امواج منفی به شکل انحراف رو به پایین از خط ایزوالکتریک نمایش داده میشوند.
شکل ECG و نامگذاری اجزای آن
الکتروکاردیوگرام یک فرد طبیعی به شکل زیر بر روی کاغذ الکتروکاردیوگرام نقش میبندد:
هر کدام از اجزای مشاهده شده بر روی شکل، نشان دهندهی بخشی از فعالیت الکتریکی سلولهای قلب میباشند. این اجزا به صورت قراردادی نامگذاری شدهاند و در تمام دنیا به همین نامها معروف هستند.
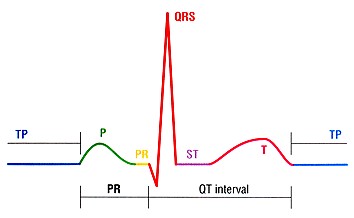
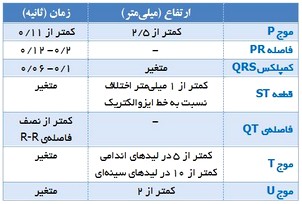
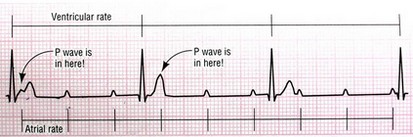
موج P: عبور جریان الکتریکی از دهلیزها، اولین موج ECG را ایجاد میکند. این موج P نامدارد. موج P در حالت طبیعی گرد، صاف و قرینه بوده و نشان دهندهی دپولاریزاسیون دهلیزهاست.
فاصلهی PR: از ابتدای موج P تا شروع کمپلکس QRS به این نام خوانده میشود. این فاصله نشان دهندهی زمان سپری شده برای رسیدن موج دپولاریزاسیون از دهلیزها به بطنها است. قسمت عمدهی این فاصله به علت وقفهی ایمپالس در گرهی AV شکل میگیرد.
کمپلکس QRS: از مجموع سه موج تشکیل شده است و مجموعاً نشان دهندهی دپلاریزاسیون بطنها است. اولین موج منفی بعد از P، موج Q نام دارد. اولین موج مثبت بعد از P را موج R ، و اولین موج منفی بعد از R را S مینامند. چون هر سه موج ممکن است با هم دیده نشوند، مجموع این سه موج را با هم یک کمپلکس QRS مینامند.
قطعهی ST: از انتهای کمپلکس QRS تا ابتدای موج T را قطعهی ST نامگذاری کردهاند. این قطعه نشاندهندهی مراحل ابتدایی رپولاریزاسیون بطنها است.
موج T: موجی گرد و مثبت میباشد که بعد از QRS ظاهر میشود. این موج نشان دهندهی مراحل انتهایی رپولاریزاسیون بطنها است.
فاصلهی QT: از ابتدای کمپلکس QRS تا انتهای موج P میباشد و نشان دهندهی زمان لازم برای مجموع فعالیت بطنها در طی یک چرخهی قلبی است.
موج U: موجی گرد و کوچک میباشد که بعد از T ظاهر میشود. این موج همیشه دیده نمیشود.
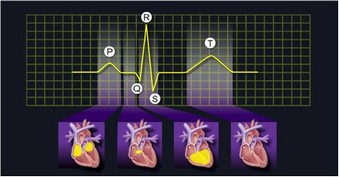
همانطور که متوجه شدهاید، هر گونه انحراف از خط ایزوالکتریک را یک موج مینامند. بخشی از خط ایزوالکتریک که بین دو موج قرار میگیرد، قطعه (segment) و به مجموع یک قطعه و حداقل یک موج فاصله (interval) گفته میشود.
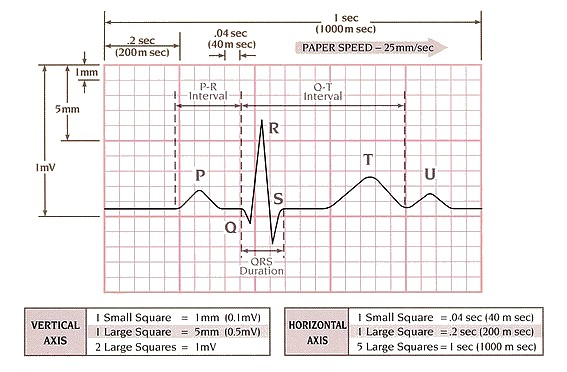
خصوصیات امواج الکتروکاردیوگرام
به یاد سپاری اندازههای طبیعی هر کدام از اجزای الکتروکاردیوگرام برای تشخیص اختلالات ECG ضروری است. این اندازهها در جدول زیر نشان داده شدهاند:
نحوهی خواندن الکتروکاردیوگرام
برای تفسیر و اصطلاحاً خواندن یک ریتم قلبی، مسالهی مهم توجه به تمام اجزا، امواج، قطعات و فواصل موجود بر روی نوار ریتم، قبل از قضاوت در مورد آن، میباشد. جهت جلوگیری از سردرگمی، شما میبایست یک توالی منطقی را در ذهن خود ترسیم، و در مواجهه با هر ریتم قلبی، از آن توالی پیروی کنید. ما روش 5 مرحلهای زیر را پیشنهاد میکنیم:
قدم اول: سرعت ضربان قلب را محاسبه کنید.
قدم دوم: نظم را پیدا کنید.
قدم سوم: امواج P را نگاه کنید.
قدم چهارم: به فواصل PR توجه کنید.
قدم پنجم: عرض کمپلکسهای QR را مورد توجه قرار دهید.
قدم اول: محاسبهی سرعت ضربان قلب
برای تعیین سرعت ضربان قلب از روی الکتروکاردیوگرام، روشهای متعددی وجود دارند. 4 روش شایع، در زیر معرفی میشوند.
روش اول: روش 6 ثانیهای
روش دوم: روش مربعهای بزرگ
روش سوم: روش مربعهای کوچک
روش چهارم: روش ترتیبی
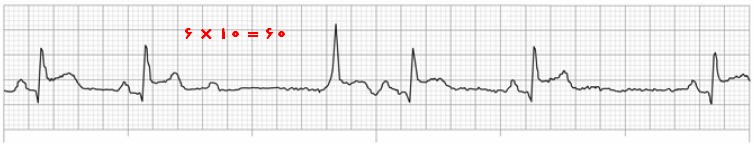
روش 6 ثانیهای
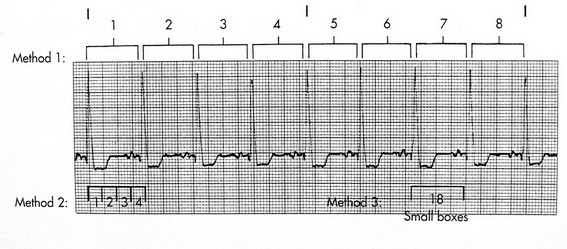
این روش سادهترین، سریعترین و فراوانترین روش اندازهگیری سرعت ضربان قلب از روی الکتروکاردیوگرام میباشد؛ که برای محاسبهی ریتمهای نامنظم و برادیکارد، نسبت به سه روش دیگر اولویت دارد. در این روش، 6 ثانیه از یک نوار ریتم انتخاب میشود (30 مربع بزرگ)، و سپس تعداد کمپلکسهای QRS در این فاصلهی 6 ثانیهای شمرده و در عدد 10 ضرب میشود تا تعداد ضربان قلب در یک دقیقه به دست آید.
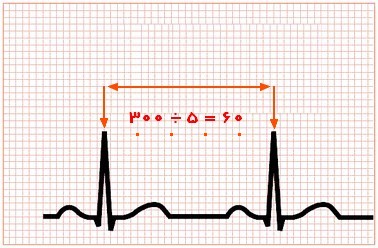
روش مربعهای بزرگ
چنانچه گفته شد، هر مربع برگ بر روی محور افقی معادل 2/0 ثانیه است. با این پیش زمینه، در این روش تعداد مربعهای برگ بین دو کمپلکس QRS متوالی شمرده شده و بر عدد 300 تقسیم میشود.
روش مربعهای کوچک
چنانچه گفته شد، هر مربع کوچک بر روی محور افقی معادل 04/0 ثانیه است. با این پیش زمینه، در این روش تعداد مربعهای کوچک بین دو کمپلکس QRS متوالی شمرده و بر عدد 1500 تقسیم میشود.
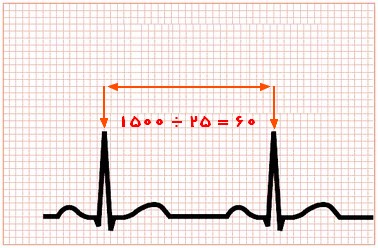
روش ترتیبی (sequential)
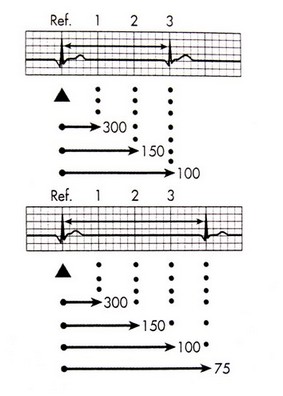
در این روش یک موج را که دقیقاً بر روی یک خط تیرهی بزرگ قرار گرفته است پیدا کنید. خطوط تیرهی بعدی به ترتیب معرّف 300، 150، 100، 75، 60 و 50 هستند. یعنی اگر موج R بعدی روی خط تیرهی بعد افتاده باشد، تعداد ضربان قلب 300 و اگر روی خط تیرهی دوم افتاده باشد، تعداد ضربان قلب 150 است، الی آخر. در بسیاری از موارد چون موج R بعدی دقیقاً روی خط تیره واقع نمیشود، این روش یک محاسبهی تخمینی است؛ اما چون به محاسبهی خاصی احتیاج ندارد، روشی بسیار پرطرفدار میباشد.
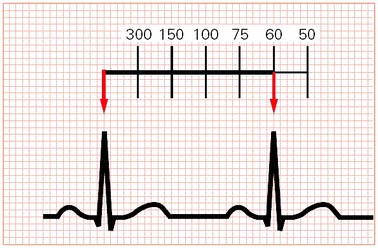
تعداد ضربان طبیعی قلب بین 60 تا 100 ضربه در دقیقه میباشد. اگر تعداد ضربان قلب از 6 ضربه در دقیقه کمتر باشد، ریتم مورد نظر برادیکاردی (bradycardia) و اگر از 100 ضربه در دقیقه بیشتر باشد، تاکیکاردی (tachycardia) نام دارد.
قدم دوم: تعیین نظم
در این مرحله به فواصل R-R نگاه کنید. 4 وضعیت زیر ممکن است وجود داشته باشد:
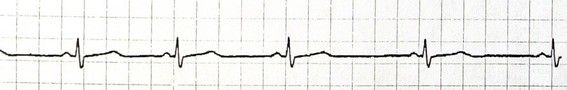
1- کاملاً منظم
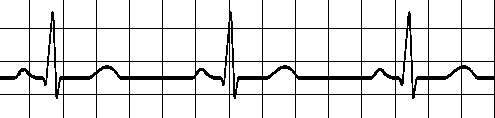
2- گاهی نامنظم
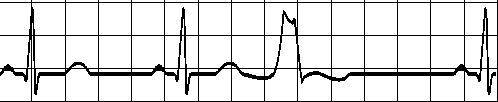
3- بینظمی منظم
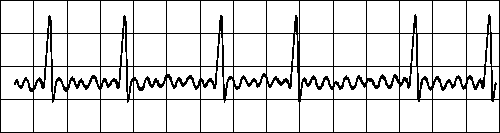
4- کاملاً نامنظم
قدم سوم: بررسی امواج P
در این مرحله 4 سوال زیر را از خود بپرسید:
1- آیا امواج P دیده میشوند؟
2- آیا شکل تمام امواج P به هم شبیه هستند؟
3- آیا فواصل P-P منظم هستند؟
4- آیا قبل از هر کمپلکس QRS یک موج P دیده میشود؟
قدم چهارم: تعیین فاصلهی PR
در این مرحله دو مورد زیر را بررسی کنید:
1- فاصلهی PR چقدر است؟ (به یاد داشته باشید نرمال این فاصله 2/0- 12/0 ثانیه است)
2- آیا فواصل PR در تمام نوار ریتم ثابت هستند؟
قدم پنجم: عرض کمپلکس QRS
در این مرحله عرض کمپلکس QRS اندازهگیری میشود. این فاصله میبایست به طور طبیعی 04/0 تا 2/0 ثانیه باشد. علاوه بر این ببینید آیا این اندازه در تمام کمپلکسهای QRS هماندازهاند؟
اکنون اطلاعات مربوط به هر 5 مرحله را جمعبندی کنید. با کنار هم گذاشتن این اطلاعات تشخیص و تفسیر ریتمها از روی نوار قلب دیگر کار مشکلی نیست. فقط توجه داشته باشید اطلاعاتی را از قلم نینداخته باشید:
قدم اول: تعیین سرعت ضربان قلب
-
� نرمال
-
� برادیکاردی
-
� تاکیکاردی
قدم دوم: تعیین نظم
-
� کاملاً منظم
-
� گاهی نامنظم
-
� بینظمی منظم
-
� کاملاً نامنظم
قدم سوم: بررسی امواج P
-
� آیا امواج P وجود دارند؟
-
� آیا شکل تمام امواج P به هم شبیه هستند؟
-
� آیا فواصل P-P منظماند؟
-
� یا قبل از هر کمپلکس QRS یک موج P وجود دارد؟
قدم چهارم: تعیین فاصلهی PR
قدم پنجم: تعیین عرض QRS
ریتمهای سینوسی
در این بخش شش ریتم زیر بررسی میشوند:
1 ریتم نرمال سینوسی
2- برادیکاردی سینوسی
3- تاکیکاردی سینوسی
4- آریتمی سینوسی
5- بلاک SA
6- ایست سینوسی
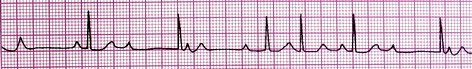
1- ریتم نرمال سینوسی (Normal Sinus Rhythm)
اگر ایمپالسها با سرعت طبیعی در گره SA شکل بگیرند و مسیر طبیعی خود را طی کرده و تمام قلب را از این طریق دپولاریزه کنند، ریتم مورد نظر، ریتم نرمال سینوسی است.
خصوصیات الکتروکاردیوگرام
|
سرعت |
60 تا 100 بار در دقیقه |
|
نظم |
کاملاً منظم |
|
امواج P |
یک شکل، مثبت، نسبت 1:1 |
|
فاصله PR |
2/0-012/0 ثانیه، ثابت |
|
عرض QRS |
12/0-004/0 ثانیه، ثابت |
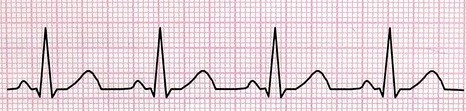
2- برادیکاردی سینوسی (Sinus Bradycardia)
در این ریتم گره سینوسی با سرعت کمتر از 60 بار در دقیقه جریانهای الکتریکی را تولید میکند؛ اما هدایت جریان از مسیر طبیعی صورت میگیرد. پس تمام خصوصیات آن مشابه ریتم نرمال سینوسی است، با این تفاوت که تعداد ضربان از 60ضربه در دقیقه کمتراست.
خصوصیات الکتروکاردیوگرام
|
سرعت |
کمتر از 60 |
|
نظم |
کاملاً منظم |
|
امواج P |
یک شکل، مثبت، نسبت 1:1 |
|
فاصله PR |
2/0-012/0 ثانیه، ثابت |
|
عرض QRS |
12/0-004/0 ثانیه، ثابت |
درمان:
معمولاً احتیاج به درمان خاصی ندارد؛ مگر اینکه باعث اختلال در وضعیت همودینامیکی شده باشد. در قدم اول تلاش میشود تا علت ایجاد این ریتم مشخص، و در جهت حذف و اصلاح آن اقدام شود. برای درمان معمولاً از داروی آتروپین به شکل داخل وریدی و در مواردی نیز از کاتهکولامینها یا دوپامین استفاده میگردد. در موارد نادری احتیاج به استفاده از پیسمیکر میباشد.
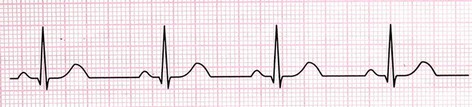
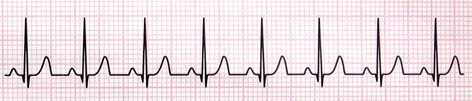
3- تاکیکاردی سینوسی (Sinus Tachycardia)
در تاکیکاردی سنوسی، گره SA با سرعتی بیشتر از 100 ضربه در دقیقه ضربان تولید میکند؛ اما هدایت جریان از مسیر طبیعی صورت میگیرد. پس تمام خصوصیات آن مشابه ریتم نرمال سینوسی است، با این تفاوت که تعداد ضربان قلب از 100 ضربه در دقیقه بیشتر میباشد.
خصوصیات الکتروکاردیوگرام
|
سرعت |
بیشتر از 100 |
|
نظم |
کاملاً منظم |
|
امواج P |
یک شکل، مثبت، نسبت 1:1 |
|
فاصله PR |
2/0-012/0 ثانیه، ثابت |
|
عرض QRS |
12/0-004/0 ثانیه، ثابت |
درمان
این ریتم نیز همانند برادیکاردی سینوسی، در صورت عدم ایجاد اختلال در وضعیت همودینامیکی احتیاج به درمان خاصی ندارد و فقط در جهت شناسایی و حذف عوامل ایجاد کننده اقدام میشود. در مواردی که بیمار دچار علایم همودینامیکی شده باشد، از داروهای مسدود کنندهی کانالهای کلسیمی یا بتابلاکرها استفاده میشود.
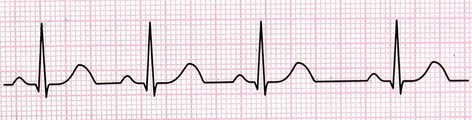
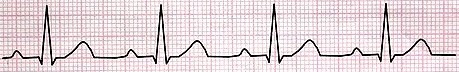
4- آریتمی سینوسی (Sinus Arrhythmia)
در این بینظمی، گره سینوسی با سرعتهای متفاوتی اقدام به تولید ضربان میکند. اما هدایت جریان از مسیر طبیعی است. پس تنها تفاوت آن با ریتم نرمال سینوسی بینظمی آن میباشد. این بینظمی در بعضی افراد در حالت طبیعی، همراه با دم و بازدم عادی دیده میشود، به این نحو که در زمان دم فواصل R-R کوتاه و در زمان بازدم فواصل R-R بلندتر میشود.
خصوصیات الکتروکاردیوگرام
|
سرعت |
60 تا 100 بار در دقیقه |
|
نظم |
بینظمی منظم
(در زمان دم فواصل R-R کوتاه و در زمان بازدم فواصل R-R بلند میشود) |
|
امواج P |
یک شکل، مثبت، نسبت 1:1 |
|
فاصله PR |
2/0-012/0 ثانیه، ثابت |
|
عرض QRS |
12/0-004/0 ثانیه، ثابت |
درمان
این بینظمی معمولاً احتیاج به درمان ندارد.
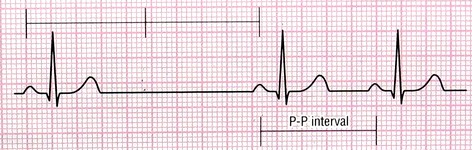
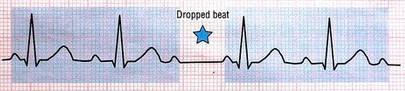
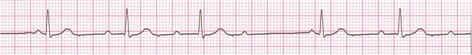
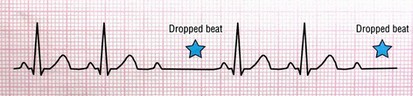
5- بلاک گره سینوسی ( (Sinoatrial Block/ SA Block/ Sinus Exit Block
در این بینظمی ایمپالس در گره SA تولید، اما به علل مختلف از این گره خارج نمیشوند. پس یک یا چند ضربان از قلم میافتند.
خصوصیات الکتروکاردیوگرام
|
سرعت |
60معمولاً تا 100 بار در دقیقه |
|
نظم |
گاهی نامنظم
(هر وقفه مضرب صحیحی از P-P است) |
|
امواج P |
یک شکل، مثبت، نسبت 1:1 |
|
فاصله PR |
2/0-012/0 ثانیه، ثابت |
|
عرض QRS |
12/0-004/0 ثانیه، ثابت |
درمان
اگر این بینظمی گذرا و موقت باشد و از نظر همودینامیکی تاثیری ایجاد نکند، به درمان احتیاج ندارد و فقط در جهت شناسایی و حذف عوامل ایجاد کننده اقدام میشود. در صورت اختلال در وضعیت همودینامیکی از آتروپین و گاهی اوقات نیز از پیس میکر استفاده میشود.
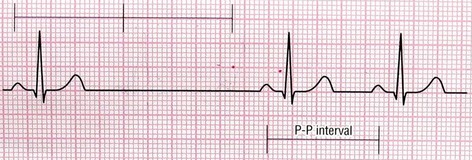
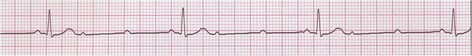
6- ایست سینوسی (Sinus Arrest)
در این بینظمی به علت اشکال در سلولهای ضربان ساز گره سینوسی، ضربانی در این گره تولید نمیشود.
خصوصیات الکتروکاردیوگرام
|
سرعت |
معمولاً 60 تا 100 بار در دقیقه |
|
نظم |
گاهی نامنظم
(وقفه مضرب صحیحی از P-P نیست) |
|
امواج P |
یک شکل، مثبت، نسبت 1:1 |
|
فاصله PR |
2/0-012/0 ثانیه، ثابت |
|
عرض QRS |
12/0-004/0 ثانیه، ثابت |
درمان
درمان این بینظمی شبیه بلاک SA میباشد.















































.jpg)

 خوشبختى لذت مشتركى است كه حاصل يارى بى چشمداشت به ديگران است .
خوشبختى لذت مشتركى است كه حاصل يارى بى چشمداشت به ديگران است .